Factores de Riesgo
Presión Arterial
La presión arterial es la fuerza con la que la sangre empuja contra las paredes de las arterias mientras el corazón bombea sangre por todo el cuerpo. Es una medida importante de la salud cardiovascular y puede indicar si hay un mayor riesgo de enfermedad cardíaca, accidente cerebrovascular y problemas renales.
La presión arterial alta (hipertensión) puede causar daño en las arterias, el corazón y otros órganos con el tiempo, lo que lleva a problemas de salud graves. Por otro lado, la presión arterial baja (hipotensión) puede causar mareos y desmayos.
La presión arterial puede ser afectada por varios factores, incluyendo la edad, la genética, la dieta, el ejercicio y el estrés. Mantener un estilo de vida saludable, como comer una dieta equilibrada, mantener un peso saludable y hacer ejercicio regularmente, puede ayudar a mantener la presión arterial en un rango saludable.
Es importante realizar controles regulares de la presión arterial para controlarla y detectar cualquier cambio temprano. Si su presión arterial es alta o baja, su médico puede recomendar cambios en el estilo de vida o medicamentos para ayudar a controlarla y reducir el riesgo de problemas de salud.
Se expresa como dos números, sistólico (el número superior) y diastólico (el número inferior), en unidades de milímetros de mercurio (mmHg).
“ Una Presión Arterial normal se encuentra entorno a 120/80 mmHg. ”
Hipertensión
La hipertensión, también conocida como presión arterial alta, es una condición en la que la fuerza de la sangre contra las paredes de las arterias es consistentemente demasiado alta. A menudo se le llama “asesino silencioso” porque generalmente no presenta síntomas y puede causar daño a las arterias y órganos con el tiempo.
La hipertensión puede ser diagnosticada midiendo la presión arterial con un esfigmomanómetro o monitor de presión arterial.
“ Una lectura por encima de 130/80 mmHg es considerada presión alta. ”
Existen dos tipos de hipertensión: la hipertensión primaria (esencial) y la hipertensión secundaria. La hipertensión primaria es el tipo más común y no tiene una causa identificable. La hipertensión secundaria es causada por una afección subyacente como enfermedad renal, trastornos hormonales o medicamentos.
Factores de riesgo de la Hipertensión:
Los factores de riesgo para desarrollar hipertensión incluyen la edad, antecedentes familiares, obesidad, una dieta alta en sal, consumo de alcohol, inactividad física y estrés. La hipertensión puede aumentar el riesgo de problemas de salud graves como enfermedades del corazón, accidente cerebrovascular y fallo renal.
Tratamiento:
El tratamiento para la hipertensión puede incluir cambios en el estilo de vida, como la pérdida de peso, una dieta saludable, ejercicio regular y manejo del estrés. También se pueden recetar medicamentos para bajar la presión arterial. Es importante tener controles regulares de la presión arterial para monitorear y manejar la hipertensión y prevenir complicaciones graves de salud.
Hipotensión
La hipotensión, también conocida como presión arterial baja, es una condición en la que la fuerza de la sangre contra las paredes de las arterias es consistentemente demasiado baja.
“ Generalmente definidas las lecturas por debajo de 90/60 mmHg ”
La hipotensión, también conocida como presión arterial baja, es una condición en la que la fuerza de la sangre contra las paredes de las arterias es consistentemente demasiado baja.
La hipotensión puede ser causada por una variedad de factores, incluyendo deshidratación, problemas cardíacos, trastornos endocrinos, trastornos neurológicos, efectos secundarios de medicamentos y anemia. Los síntomas de la hipotensión pueden incluir mareo, debilidad, desmayo, visión borrosa y confusión.
En algunos casos, la hipotensión puede no requerir tratamiento y puede ser controlada mediante cambios en el estilo de vida, como aumentar la ingesta de sal y líquidos, levantarse lentamente y evitar estar de pie durante mucho tiempo. Sin embargo, si la hipotensión es causada por una afección subyacente, puede requerir tratamiento de la causa subyacente. En algunos casos, se puede recetar medicamentos para aumentar la presión arterial.
Si experimenta síntomas de hipotensión, es importante hablar con su médico para determinar la causa subyacente y desarrollar un plan de tratamiento adecuado.
Glucosa en sangre o glucemia
La glucemia es una medida de la cantidad de glucosa (azúcar) en el torrente sanguíneo. La glucosa es la principal fuente de energía para las células del cuerpo, y es especialmente importante para el funcionamiento del cerebro, el sistema nervioso y los glóbulos rojos.
El cuerpo regula cuidadosamente los niveles de glucosa en la sangre a través de una compleja interacción de hormonas y enzimas. Después de comer, el sistema digestivo descompone los carbohidratos en glucosa, que se absorbe en el torrente sanguíneo y se transporta a las células de todo el cuerpo. La hormona insulina, que es producida por el páncreas, ayuda a mover la glucosa de la sangre a las células donde se puede utilizar como energía.
En las personas con diabetes, el cuerpo no produce suficiente insulina o es incapaz de utilizarla de manera efectiva, lo que lleva a niveles elevados de glucosa en la sangre. Esto puede causar daño a los vasos sanguíneos, nervios y órganos con el tiempo, lo que lleva a una variedad de complicaciones.
Test de glucosa en sangre:
La glucemia en ayunas es una prueba común utilizada para diagnosticar la diabetes y evaluar el control glucémico. Otras medidas del metabolismo de la glucosa, como la hemoglobina glucosilada (HbA1c) y las pruebas de tolerancia oral a la glucosa (PTOG), también pueden usarse para evaluar el control glucémico y el riesgo de desarrollar complicaciones de la diabetes.
El tratamiento para niveles elevados de glucosa en sangre puede incluir modificaciones en el estilo de vida, como actividad física regular y una dieta saludable, así como medicamentos como insulina o agentes hipoglucemiantes orales. En personas con niveles bajos de glucosa en sangre, el tratamiento puede implicar consumir una fuente de glucosa, como jugo o dulces, para aumentar rápidamente los niveles de glucosa en sangre.
Mantener niveles saludables de glucemia es un aspecto importante de la salud en general y es esencial para prevenir las complicaciones asociadas con la diabetes.
¿Cómo altos niveles de glucosa en sangre contribuyen a enfermedades cardíacas?:
Los niveles elevados de glucosa en sangre pueden contribuir al desarrollo de enfermedades del corazón de varias maneras. Cuando los niveles de glucosa en sangre están constantemente elevados, pueden dañar los vasos sanguíneos, nervios y órganos con el tiempo, lo que aumenta el riesgo de desarrollar enfermedades cardiovasculares. Algunas de las formas en que los niveles elevados de glucosa en sangre pueden contribuir al desarrollo de enfermedades del corazón incluyen:
Aumento de la inflamación: Los niveles elevados de glucosa en sangre pueden desencadenar una respuesta inflamatoria en el cuerpo, lo que puede contribuir al desarrollo de la aterosclerosis (acumulación de placa en las arterias) y aumentar el riesgo de enfermedades del corazón.
Daño a los vasos sanguíneos: Los niveles elevados de glucosa en sangre pueden causar daño a la pared de los vasos sanguíneos, lo que puede contribuir al desarrollo de la aterosclerosis.
Mayor riesgo de hipertensión: Los niveles elevados de glucosa en sangre se asocian con un mayor riesgo de desarrollar hipertensión (presión arterial alta), que es un factor de riesgo importante para las enfermedades del corazón.
Mayor riesgo de lípidos anormales: Los niveles elevados de glucosa en sangre pueden contribuir al desarrollo de perfiles lipídicos anormales (niveles elevados de LDL o colesterol “malo” y triglicéridos), que también son factores de riesgo importantes para las enfermedades del corazón.
Mayor riesgo de coágulos sanguíneos: Los niveles elevados de glucosa en sangre pueden aumentar el riesgo de coágulos sanguíneos, que pueden provocar ataques cardíacos y accidentes cerebrovasculares.
Por lo tanto, es importante mantener niveles saludables de glucosa en sangre para reducir el riesgo de desarrollar enfermedades del corazón. Esto se puede lograr a través de modificaciones en el estilo de vida, como la actividad física regular, una dieta saludable y mantener un peso saludable, así como con medicamentos si es necesario. También es importante trabajar con un profesional de la salud para controlar cualquier condición médica subyacente que pueda contribuir a niveles elevados de glucosa en sangre.
Hiperglucemia:
Los niveles elevados de glucosa en sangre, también conocidos como hiperglucemia, ocurren cuando el cuerpo tiene demasiada glucosa en el torrente sanguíneo. Esto puede ser resultado de diversos factores, incluyendo:
Diabetes: En personas con diabetes, los niveles elevados de glucosa en sangre a menudo son causados por una falta de insulina o una incapacidad para utilizar la insulina de manera efectiva.
Estrés: El estrés físico o emocional puede hacer que el cuerpo libere hormonas que elevan los niveles de glucosa en sangre.
Medicamentos: Algunos medicamentos, como los esteroides o ciertos diuréticos, pueden provocar un aumento en los niveles de glucosa en sangre.
Inactividad: La falta de actividad física puede llevar a un aumento en los niveles de glucosa en sangre.
Infección o enfermedad: Las infecciones o enfermedades pueden hacer que el cuerpo libere hormonas que elevan los niveles de glucosa en sangre.
Los síntomas de niveles elevados de glucosa en sangre pueden incluir aumento de la sed, micción frecuente, fatiga, visión borrosa y cicatrización lenta de las heridas. Si no se trata, los niveles elevados de glucosa en sangre pueden provocar complicaciones como daño nervioso, daño renal y un mayor riesgo de enfermedad cardíaca.
Tipos de Diabetes:
Diabetes tipo 1: Este tipo de diabetes es un trastorno autoinmunitario en el que el sistema inmunológico del cuerpo ataca y destruye las células productoras de insulina en el páncreas. Las personas con diabetes tipo 1 requieren inyecciones de insulina o una bomba de insulina para controlar sus niveles de glucosa en la sangre.
Diabetes tipo 2: Este tipo de diabetes es el más común y generalmente se diagnostica en la edad adulta, aunque se está volviendo más común en niños y adolescentes. En la diabetes tipo 2, el cuerpo es incapaz de utilizar la insulina de manera efectiva, lo que provoca niveles elevados de glucosa en la sangre. La diabetes tipo 2 se suele controlar con modificaciones en el estilo de vida, como actividad física regular y una dieta saludable, junto con medicamentos si es necesario.
Diabetes gestacional: Este tipo de diabetes ocurre durante el embarazo y generalmente desaparece después del nacimiento del bebé. Sin embargo, las mujeres que desarrollan diabetes gestacional tienen un mayor riesgo de desarrollar diabetes tipo 2 más adelante en la vida.
También hay otras formas menos comunes de diabetes, como la diabetes monogénica (causada por una mutación genética única), la diabetes relacionada con la fibrosis quística y la diabetes inducida por medicamentos.
Hpoglucemia:
Los niveles bajos de glucosa en la sangre, también conocidos como hipoglucemia, ocurren cuando el cuerpo tiene muy poca glucosa en el torrente sanguíneo. Esto puede ser el resultado de una variedad de factores, que incluyen:
Medicamentos: ciertos medicamentos, como la insulina o las sulfonilureas, pueden hacer que los niveles de glucosa en la sangre bajen demasiado si la dosis es demasiado alta o si el medicamento no se toma con suficiente comida.
Saltarse comidas o ayunar: saltarse comidas o ayunar puede hacer que los niveles de glucosa en la sangre bajen, especialmente si una persona está tomando medicamentos que reducen los niveles de glucosa en la sangre.
Consumo de alcohol: el consumo de alcohol puede hacer que los niveles de glucosa en la sangre bajen, especialmente si una persona está tomando medicamentos que reducen los niveles de glucosa en la sangre.
Aumento de la actividad física: el aumento de la actividad física puede hacer que los niveles de glucosa en la sangre bajen, especialmente si una persona no está comiendo lo suficiente para compensar la actividad aumentada.
Los síntomas de niveles bajos de glucosa en la sangre pueden incluir temblores, mareo, confusión, sudoración y visión borrosa. Si no se trata, la hipoglucemia grave puede provocar convulsiones, pérdida del conocimiento e incluso la muerte.
El tratamiento para los niveles bajos de glucosa en la sangre puede implicar consumir una fuente de carbohidratos de acción rápida, como jugo de frutas o caramelos. En casos más graves, pueden ser necesarias inyecciones de glucagón o atención médica de emergencia. Es importante trabajar con un profesional de la salud para controlar los niveles de glucosa en la sangre y reducir el riesgo de hipoglucemia. En algunos casos, pueden ser necesarios ajustes en la medicación o la dieta para prevenir futuros episodios de niveles bajos de glucosa en la sangre.
Colesterol
El colesterol es una sustancia cerosa que se encuentra en el cuerpo y es necesaria para la producción de hormonas, vitamina D y ácidos biliares que ayudan en la digestión. Sin embargo, niveles altos de colesterol en el torrente sanguíneo pueden aumentar el riesgo de enfermedades del corazón.
Hay dos tipos principales de colesterol:
Colesterol de lipoproteína de baja densidad (LDL): también conocido como “colesterol malo”, el colesterol LDL puede acumularse en las paredes de las arterias, lo que lleva a la formación de placa que puede estrechar las arterias y aumentar el riesgo de enfermedades del corazón.
Colesterol de lipoproteína de alta densidad (HDL): también conocido como “colesterol bueno”, el colesterol HDL ayuda a eliminar el exceso de colesterol del torrente sanguíneo y puede proteger contra enfermedades del corazón.
El colesterol total es la combinación de colesterol LDL y colesterol HDL, junto con una pequeña cantidad de otros tipos de grasas en el torrente sanguíneo.
Los altos niveles de colesterol LDL pueden ser causados por una variedad de factores, como una dieta alta en grasas saturadas y grasas trans, falta de actividad física y factores genéticos. Las modificaciones en el estilo de vida, como la actividad física regular, una dieta saludable y mantener un peso saludable, pueden ayudar a reducir los niveles de colesterol LDL. Los medicamentos como las estatinas también pueden usarse para reducir los niveles de colesterol LDL si las modificaciones en el estilo de vida no son suficientes.
Los altos niveles de colesterol HDL son generalmente considerados beneficiosos y pueden aumentarse mediante actividad física regular y consumo de grasas saludables como las que se encuentran en frutos secos y pescado.
Es importante trabajar con un profesional de la salud para monitorear los niveles de colesterol y manejar cualquier factor de riesgo para enfermedades del corazón. Los niveles elevados de colesterol pueden ser un factor de riesgo para enfermedades del corazón, y reducir los niveles de colesterol a través de modificaciones en el estilo de vida y medicamentos puede ayudar a reducir el riesgo de desarrollar enfermedades del corazón.
Colesterol LDL:
El colesterol de lipoproteína de baja densidad (LDL), también conocido como “colesterol malo”, es un tipo de colesterol que puede acumularse en las paredes de las arterias y formar placa. Esto puede estrechar las arterias y restringir el flujo sanguíneo hacia el corazón, el cerebro y otros órganos, lo que puede aumentar el riesgo de enfermedades cardíacas, accidentes cerebrovasculares y otros problemas de salud.
El colesterol LDL es transportado en el torrente sanguíneo por partículas llamadas partículas de LDL. El tamaño y el número de estas partículas pueden influir en su impacto en la salud. Las partículas de LDL pequeñas y densas se consideran más perjudiciales que las partículas más grandes y menos densas porque es más probable que se queden atrapadas en la pared arterial y contribuyan a la formación de placa.
Varios factores pueden aumentar los niveles de colesterol LDL, incluyendo:
Dieta: Consumir una dieta alta en grasas saturadas y grasas trans puede aumentar los niveles de colesterol LDL.
Falta de actividad física: La actividad física regular puede ayudar a aumentar los niveles de colesterol HDL y reducir los niveles de colesterol LDL.
Genética: Algunas personas tienen predisposición genética a niveles altos de colesterol LDL.
Edad y género: Los niveles de colesterol LDL tienden a aumentar con la edad y son típicamente más altos en hombres que en mujeres antes de la menopausia.
¿Cómo reducir el Colesterol LDL?
Las modificaciones en el estilo de vida, como seguir una dieta saludable, hacer actividad física regular y mantener un peso saludable, pueden ayudar a reducir los niveles de LDL colesterol. En algunos casos, pueden recetarse medicamentos como estatinas u otros fármacos para reducir los niveles de LDL colesterol.
Es importante trabajar con un profesional de la salud para monitorear los niveles de LDL colesterol y manejar cualquier factor de riesgo para enfermedades cardíacas. Los niveles elevados de LDL colesterol pueden aumentar el riesgo de desarrollar enfermedades cardíacas, y reducir los niveles de LDL colesterol a través de modificaciones en el estilo de vida y medicamentos puede ayudar a reducir el riesgo de desarrollar enfermedades cardíacas.
HDL Cholesterol:
El colesterol de lipoproteínas de alta densidad (HDL), también conocido como “colesterol bueno”, es un tipo de colesterol que puede ayudar a proteger contra enfermedades del corazón. El colesterol HDL ayuda a eliminar el exceso de colesterol del torrente sanguíneo y lo transporta de regreso al hígado para su procesamiento y eliminación.
El colesterol de lipoproteínas de alta densidad (HDL), también conocido como “buen” colesterol, es un tipo de colesterol que puede ayudar a proteger contra enfermedades cardíacas. El colesterol HDL ayuda a eliminar el exceso de colesterol del torrente sanguíneo y transportarlo de regreso al hígado para su procesamiento y eliminación.
El colesterol HDL se transporta en el torrente sanguíneo mediante partículas llamadas partículas HDL. El tamaño y el número de estas partículas pueden influir en su impacto en la salud. Las partículas HDL más grandes y densas se consideran más efectivas para eliminar el exceso de colesterol del torrente sanguíneo y proteger contra enfermedades cardíacas.
Varios factores pueden aumentar los niveles de colesterol HDL, incluyendo:
Actividad física: La actividad física regular puede ayudar a aumentar los niveles de colesterol HDL.
Dieta: Consumir una dieta rica en grasas saludables como las que se encuentran en nueces y pescado puede ayudar a aumentar los niveles de colesterol HDL.
Genética: Algunas personas tienen una predisposición genética a niveles altos de colesterol HDL.
Consumo de alcohol: Consumir cantidades moderadas de alcohol puede aumentar los niveles de colesterol HDL.
Los niveles bajos de colesterol HDL pueden ser un factor de riesgo para enfermedades cardíacas. Las modificaciones del estilo de vida, como la actividad física regular, consumir una dieta saludable y mantener un peso saludable, pueden ayudar a aumentar los niveles de colesterol HDL. En algunos casos, se pueden recetar medicamentos como niacina o fibratos para ayudar a aumentar los niveles de colesterol HDL.
Es importante trabajar con un profesional de la salud para controlar los niveles de colesterol HDL y manejar cualquier factor de riesgo para enfermedades cardíacas. Los niveles altos de colesterol HDL pueden ser beneficiosos y ayudar a proteger contra enfermedades cardíacas, mientras que los niveles bajos de colesterol HDL pueden aumentar el riesgo de desarrollar enfermedades cardíacas.
¿Qué son los Triglicéridos?
Los triglicéridos son un tipo de grasa que se encuentra en el torrente sanguíneo y en las células de grasa del cuerpo. Se utilizan como fuente de energía por el cuerpo y pueden producirse a partir del exceso de calorías consumidas en la dieta. Si bien los triglicéridos son una parte normal y necesaria del cuerpo, niveles elevados de triglicéridos en la sangre pueden aumentar el riesgo de enfermedades del corazón.
Riesgos de tener altos niveles de Triglicéridos
Los riesgos y peligros asociados con niveles elevados de triglicéridos son:
Aumento del riesgo de desarrollar aterosclerosis
Aumento del riesgo de ataque cardíaco y accidente cerebrovascular
Aumento del riesgo de desarrollar enfermedad hepática grasa no alcohólica.
Aumento del riesgo de desarrollar diabetes tipo 2 y síndrome metabólico
Aumento del riesgo de desarrollar pancreatitis (en individuos con niveles muy altos de triglicéridos por encima de 1000 mg/dL)
Causas y factores que contribuyen a aumentar los Triglicéridos
Existen varios factores que pueden contribuir a niveles altos de triglicéridos en el cuerpo, incluyendo:
Dieta: Consumir una dieta alta en carbohidratos, azúcar, grasas saturadas y grasas trans puede aumentar los niveles de triglicéridos.
Estilo de vida sedentario: La falta de actividad física y un estilo de vida sedentario pueden contribuir a niveles altos de triglicéridos.
Genética: En algunos casos, niveles altos de triglicéridos pueden ser heredados o tener antecedentes familiares.
Obesidad: El sobrepeso u obesidad pueden contribuir a niveles altos de triglicéridos.
Condiciones médicas: Ciertas condiciones médicas como la diabetes tipo 2, hipotiroidismo, enfermedad renal y enfermedad hepática también pueden aumentar los niveles de triglicéridos.
Consumo de alcohol: Beber demasiado alcohol puede aumentar los niveles de triglicéridos.
Ciertos medicamentos: Algunos medicamentos como los beta bloqueantes, diuréticos y esteroides pueden aumentar los niveles de triglicéridos.
Fumar: Fumar puede aumentar los niveles de triglicéridos y contribuir a la aterosclerosis.
¿Cómo reducir altos niveles de Triglicéridos?
Coma una dieta saludable: Limita el consumo de grasas saturadas y trans, azúcar y alcohol. En su lugar, enfócate en consumir alimentos ricos en fibra, grasas saludables y proteínas.
Haz ejercicio regularmente: La actividad física regular puede ayudar a reducir los niveles de triglicéridos. Apunta a hacer al menos 30 minutos de ejercicio de intensidad moderada, como caminar rápido, la mayoría de los días de la semana.
Pierde peso: Si tienes sobrepeso u obesidad, perder peso puede ayudar a reducir tus niveles de triglicéridos.
Deja de fumar: Fumar puede aumentar tus niveles de triglicéridos, así que dejar de fumar puede ayudar a reducirlos.
Toma medicamentos: En algunos casos, puede ser necesario tomar medicamentos para reducir los niveles de triglicéridos. Tu médico puede recetar fibratos, estatinas u otros medicamentos para ayudar a controlar tus niveles de triglicéridos. Es importante tener en cuenta que estos medicamentos deben usarse bajo la guía de un profesional de la salud, ya que pueden tener efectos secundarios potenciales e interactuar con otros medicamentos.
Fibratos: Estos medicamentos (como gemfibrozil y fenofibrato) funcionan reduciendo la producción de triglicéridos en el hígado y aumentando la eliminación de triglicéridos de la sangre.
Estatinas: Estos medicamentos (como atorvastatina, simvastatina y rosuvastatina) se usan principalmente para reducir los niveles de colesterol, pero también pueden reducir los niveles de triglicéridos.
Niacina: También conocida como vitamina B3, la niacina puede reducir los niveles de triglicéridos al reducir la producción de triglicéridos en el hígado.
Suplementos de ácidos grasos omega-3: Estos suplementos (como el aceite de pescado) pueden ayudar a reducir los niveles de triglicéridos, especialmente en personas con niveles muy altos de triglicéridos.
- Controla las condiciones de salud subyacentes: Ciertas condiciones de salud, como la diabetes, el hipotiroidismo y la enfermedad renal, pueden aumentar tus niveles de triglicéridos. Controlar estas condiciones puede ayudar a controlar tus niveles de triglicéridos también.
Es importante hablar con tu médico si tienes niveles altos de triglicéridos, ya que pueden brindarte recomendaciones y opciones de tratamiento personalizadas según tus necesidades individuales.
Es importante trabajar con un profesional de la salud para determinar la causa subyacente de los niveles altos de triglicéridos y desarrollar un plan de tratamiento apropiado. En algunos casos, hacer cambios en el estilo de vida como modificaciones dietéticas, ejercicio y control de peso puede ser suficiente para reducir los niveles de triglicéridos. En otros casos, puede ser necesario tomar medicamentos para ayudar a controlar los niveles altos de triglicéridos.
What is Obesity?
La obesidad es una condición médica en la que una persona tiene un exceso de grasa corporal que puede afectar negativamente su salud. Por lo general, se define como tener un índice de masa corporal (IMC) de 30 o más. El IMC es una medida del peso corporal en relación con la altura.
La obesidad se asocia con una serie de riesgos para la salud, incluido un mayor riesgo de enfermedad cardíaca.
Calculador Índice de Masa Corporal:
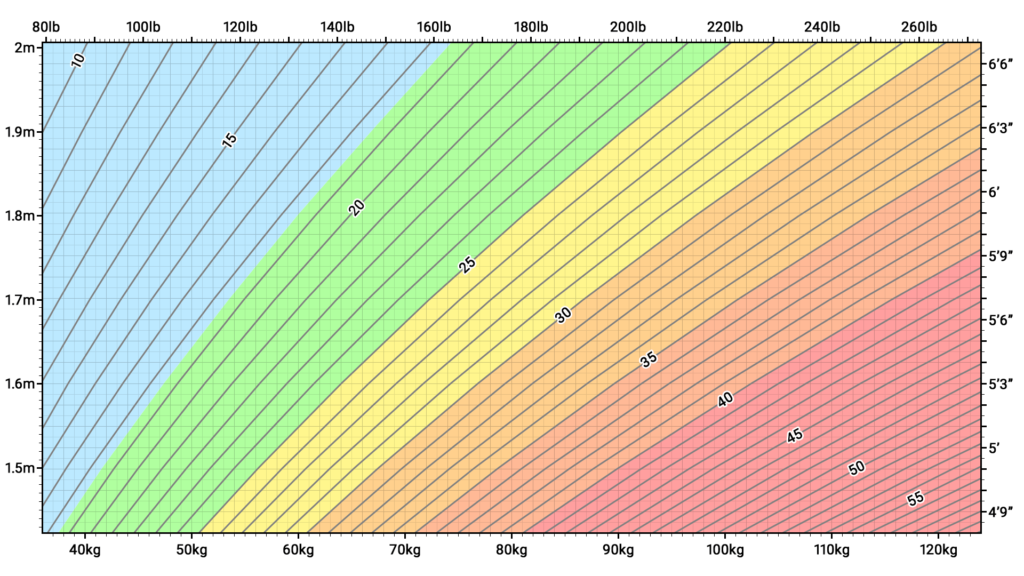
Bajo peso: IMC por debajo de 18.5
Peso normal: IMC entre 18.5 y 24.9
Sobrepeso: IMC entre 25 y 29.9
Obesidad: IMC de 30 o superior
¿Cómo afecta la obesidad a tu salud cardíaca?
Algunas de las formas en que la obesidad puede afectar negativamente la salud del corazón incluyen:
Presión arterial alta: La obesidad puede causar un aumento en la presión arterial, lo que puede dañar las paredes de las arterias y aumentar el riesgo de enfermedades del corazón.
Niveles altos de colesterol: La obesidad a menudo se asocia con niveles altos de triglicéridos y bajos niveles de colesterol HDL (“bueno”), lo que puede contribuir a la acumulación de placa en las arterias y aumentar el riesgo de enfermedades del corazón.
Resistencia a la insulina y diabetes tipo 2: La obesidad puede causar resistencia a la insulina, lo que significa que las células del cuerpo no responden de manera efectiva a la insulina, lo que conduce a niveles altos de azúcar en la sangre. Con el tiempo, esto puede aumentar el riesgo de desarrollar diabetes tipo 2, que se asocia con un mayor riesgo de enfermedades del corazón.
Apnea del sueño: La obesidad puede causar apnea del sueño, que es un trastorno del sueño en el que la respiración de una persona se detiene y comienza repetidamente durante el sueño. La apnea del sueño se ha relacionado con un mayor riesgo de presión arterial alta, enfermedades del corazón y accidente cerebrovascular.
Inflamación: La obesidad puede causar inflamación crónica, que puede dañar las arterias y aumentar el riesgo de enfermedades del corazón.
En general, mantener un peso saludable a través de una dieta equilibrada y ejercicio regular es una parte importante de reducir el riesgo de enfermedades del corazón y otros problemas de salud.
¿Cómo reducir o evitar la obesidad?
Hay varias cosas que puedes hacer para evitar, reducir y deshacerte de la obesidad:
Adopta una dieta saludable: concéntrate en consumir una variedad de alimentos nutritivos, como frutas, verduras, granos enteros, proteínas magras y grasas saludables. Limita tu consumo de alimentos procesados y altos en calorías, así como de bebidas endulzadas con azúcar.
Haz ejercicio regularmente: apunta a al menos 150 minutos de ejercicio de intensidad moderada, como caminar rápidamente, cada semana. También puedes incluir ejercicios de entrenamiento de fuerza para desarrollar músculo y aumentar el metabolismo.
Duerme lo suficiente: la falta de sueño se ha relacionado con un mayor riesgo de obesidad, así que asegúrate de dormir de 7 a 8 horas cada noche.
Gestiona el estrés: el estrés crónico puede aumentar el riesgo de comer en exceso y ganar peso, así que busca formas de manejar el estrés, como meditación, yoga u otras técnicas de relajación.
Busca apoyo: unirse a un grupo de apoyo para la pérdida de peso o trabajar con un dietista registrado o un entrenador personal certificado puede brindar orientación y apoyo para realizar cambios saludables en el estilo de vida.
Considera la medicación o la cirugía: en algunos casos, se puede recomendar la medicación o la cirugía para las personas con obesidad grave que no han podido perder peso solo con dieta y ejercicio. Sin embargo, estas opciones deben ser discutidas con un proveedor de atención médica y usarse bajo supervisión cuidadosa.
Es importante tener en cuenta que perder peso y mantenerlo requiere realizar cambios en el estilo de vida a largo plazo. No es una solución rápida, sino un proceso gradual y sostenible que puede conducir a una mejora de la salud y el bienestar general.
Lifestyle advices
El estilo de vida juega un papel crítico en la salud de tu corazón. Las elecciones de estilo de vida poco saludables, como un estilo de vida sedentario, una dieta deficiente, el consumo excesivo de alcohol, fumar y el estrés pueden llevar al desarrollo de enfermedades del corazón.
Aquí hay algunas formas en que el estilo de vida puede afectar la salud de tu corazón:
Estilo de vida sedentario: la falta de actividad física aumenta el riesgo de desarrollar enfermedades del corazón. La falta de ejercicio puede provocar obesidad, presión arterial alta, colesterol alto y diabetes, que son todos factores de riesgo para enfermedades cardíacas.
Mala dieta: una dieta alta en grasas saturadas y trans, colesterol y sodio puede aumentar el riesgo de enfermedades cardíacas. Por otro lado, una dieta rica en frutas, verduras, cereales integrales, proteínas magras y grasas saludables puede ayudar a reducir el riesgo de enfermedades cardíacas.
Consumo excesivo de alcohol: beber demasiado alcohol puede aumentar la presión arterial y causar latidos cardíacos irregulares. También puede provocar insuficiencia cardíaca y accidente cerebrovascular.
Fumar: fumar daña el revestimiento de las arterias, aumenta la presión arterial y disminuye la cantidad de oxígeno en la sangre. Todos estos factores pueden aumentar el riesgo de enfermedades cardíacas.
Estrés: el estrés crónico puede provocar presión arterial alta, inflamación y otros factores que aumentan el riesgo de enfermedades cardíacas.
Para mantener una buena salud del corazón, es importante adoptar un estilo de vida saludable. Aquí hay algunos consejos:
Haz ejercicio regularmente: apunta a hacer al menos 30 minutos de ejercicio de intensidad moderada en la mayoría de los días de la semana.
Come una dieta saludable: elige una dieta rica en frutas, verduras, cereales integrales, proteínas magras y grasas saludables.
Limita el consumo de alcohol: las mujeres deben limitar el consumo de alcohol a una bebida al día, y los hombres deben limitar el consumo de alcohol a dos bebidas al día.
Deja de fumar: si fumas, dejarlo es lo mejor que puedes hacer por la salud de tu corazón.
Maneja el estrés: encuentra formas saludables de manejar el estrés, como la meditación, el yoga o el ejercicio.
Controla regularmente tu presión arterial y niveles de colesterol: la presión arterial alta y el colesterol pueden aumentar el riesgo de enfermedades cardíacas. Si tienes presión arterial alta o colesterol, trabaja con tu médico para desarrollar un plan de tratamiento.
Al adoptar un estilo de vida saludable, puedes reducir el riesgo de enfermedades cardíacas y mejorar tu salud en general.
Family History
La historia familiar puede tener un papel crítico en la salud de tu corazón. Si tienes antecedentes familiares de enfermedad cardíaca, es posible que tengas un mayor riesgo de desarrollar enfermedad cardíaca. Aquí hay algunas cosas a considerar:
Los antecedentes familiares pueden tener un papel crítico en la salud de tu corazón. Si tienes antecedentes familiares de enfermedades cardíacas, es posible que tengas un mayor riesgo de desarrollar enfermedades del corazón. Aquí hay algunas cosas que debes considerar:
Factores genéticos: Algunos factores genéticos pueden aumentar tu riesgo de enfermedades del corazón. Por ejemplo, si tu familia tiene antecedentes de hipertensión, colesterol alto o diabetes, es posible que tengas más probabilidades de desarrollar estas afecciones, lo que puede aumentar tu riesgo de enfermedades del corazón.
Factores de estilo de vida: Además de los factores genéticos, los factores de estilo de vida también juegan un papel en el desarrollo de enfermedades del corazón. Si tu familia tiene antecedentes de elecciones de estilo de vida poco saludables, como fumar, un estilo de vida sedentario o una dieta pobre, es posible que tengas más probabilidades de adoptar estos mismos hábitos poco saludables, lo que puede aumentar tu riesgo de enfermedades del corazón.
Edad de inicio: La edad a la que los miembros de tu familia desarrollaron enfermedades del corazón también puede ser un factor. Si los miembros de tu familia desarrollaron enfermedades del corazón a una edad temprana, puede ser un signo de un factor genético que aumenta tu propio riesgo de desarrollar enfermedades del corazón a una edad más temprana.
Si tienes antecedentes familiares de enfermedades del corazón, es importante tomar medidas para reducir tu riesgo. Aquí hay algunos consejos:
Conoce tus antecedentes familiares: Habla con tus familiares sobre su historial médico y descubre si hay antecedentes de enfermedades del corazón.
Realiza controles regulares: Los controles regulares pueden ayudar a detectar cualquier signo de enfermedades del corazón de manera temprana.
Adopta un estilo de vida saludable: Una dieta saludable, hacer ejercicio regularmente, no fumar y manejar el estrés pueden ayudar a reducir tu riesgo de enfermedades del corazón.
Controla otras afecciones de salud: Si tienes otras afecciones de salud como hipertensión o colesterol alto, es importante trabajar con tu médico para controlar estas afecciones.
Considera la prueba genética: Si tienes antecedentes familiares de enfermedades del corazón, es posible que desees considerar la prueba genética para determinar si tienes algún factor genético que aumente tu riesgo.
En conclusión, si bien los antecedentes familiares pueden aumentar tu riesgo de enfermedades del corazón, no es una garantía de que desarrollarás enfermedades del corazón. Al adoptar un estilo de vida saludable y controlar otras afecciones de salud, puedes reducir tu riesgo de enfermedades del corazón y mejorar tu salud en general.
